Depuis l’annonce par le cardiologue d’un risque imminent de mort subite, rien n’est plus comme avant pour Némo, 62 ans, et sa famille. Lui qui s’était senti toute sa vie à l’abri des problèmes de santé, se retrouve désormais avec une épée de Damoclès au-dessus de la tête. Du moins jusqu’au triple pontage prévu deux semaines plus tard.
Par Adeline Beijns
Une prise de conscience brutale
Personne, ni même le principal concerné, n’avait pris au sérieux les essoufflements, la douleur profonde ressentie au milieu du thorax et la fatigue générale ressentis par ce patriarche, bon vivant et fort comme un roc. Une visite de contrôle chez le cardiologue fut pourtant sans appel : avec des artères coronaires bouchées à 90%, Némo était une véritable bombe qui menaçait d’exploser à tout instant. L’imminence du danger fait défiler les trente dernières années de cette vie de famille, vécues dans la joie et l’insouciance, bravant les recommandations diététiques et de santé. Les premiers regrets s’expriment d’abord chez les enfants, devenus grands, « était-ce vraiment nécessaire de lui infliger ce stress ? » puis chez son épouse Laura « pourquoi n’ai-je pas fait attention à cuisiner plus léger » avant d’atteindre Némo « comment ai-je pu croire que j’allais m’en sortir en fumant un paquet de cigarettes par jour !? ».

Cette prise de conscience collective, aussi douloureuse et nécessaire soit-elle, n’effacera hélas pas les dommages occasionnés. Le triple pontage coronarien s’avère la seule solution possible pour sauver Némo. Pour s’y préparer, Némo se soumet à un bilan cardiaque complet (radiographies du thorax, analyses de sang, électrocardiogramme et angiogramme coronarien) qui permet de définir avec précision l’emplacement et le degré d’obstruction des artères.
Une intervention bien maîtrisée
Pour rétablir le flux sanguin nécessaire au bon fonctionnement du muscle cardiaque, le pontage coronarien consiste à « contourner » une ou plusieurs artères coronaires bouchées en greffant des vaisseaux sanguins. Pour créer cette dérivation, on utilise généralement les artères mammaires internes (branches de l’aorte thoracique) ou les veines saphènes internes (veines superficielles de la jambe) du patient.
Dans le cas de Némo, puisqu’il y a trois rétrécissements appelés sténoses, trois pontages doivent être réalisés durant la même intervention. Bien qu’elle ne soit pas dépourvue de risques, cette dernière compte parmi les plus maîtrisées et avec le moins d’effets secondaires graves.
Un nouveau chapitre
« L’opération a été un succès Madame, votre mari a très bien supporté l’anesthésie et l’intervention », c’est en ces mots que Laura sent une charge de plusieurs centaines de kilos tomber de ses épaules.
Elle qui ne dormait plus depuis l’annonce de risque de mort subite, sent que les mauvais jours sont derrière eux. Elle n’a pas tort mais le quotidien de la famille doit à présent changer car le pontage coronarien ne traite pas la cause de l’obstruction des artères (appelée athérosclérose) qui trouve souvent son origine dans une mauvaise hygiène de vie.
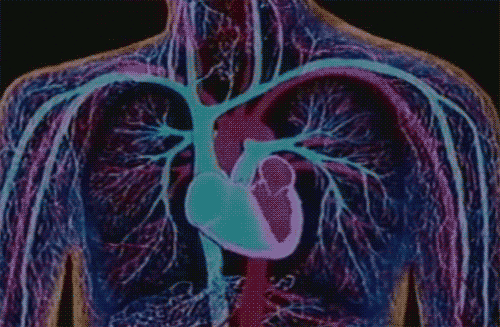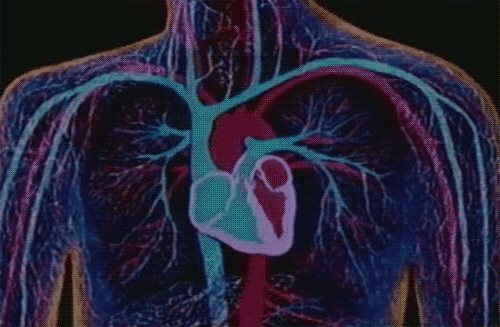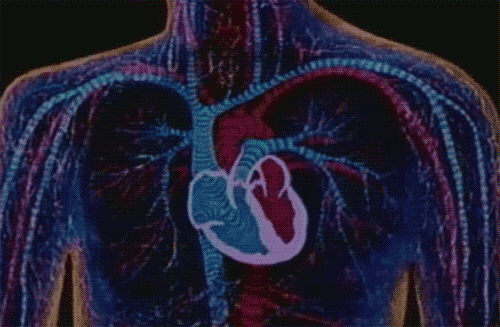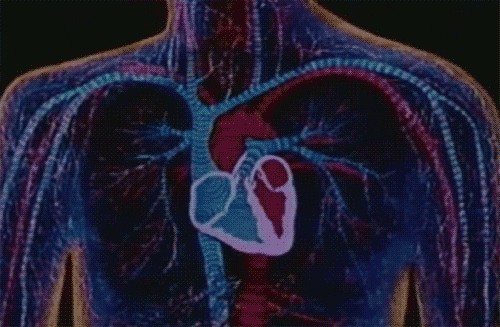
Némo devra adopter de nouvelles habitudes alimentaires plus saines, pratiquer une activité physique régulière, arrêter le tabac et contrôler son hypertension artérielle. Parallèlement à ce changement de vie, il devra également être régulièrement suivi par son médecin traitant et le cardiologue qui lui prescrit un traitement médicamenteux chronique assez conséquent (bêta-bloquant, antiagrégant plaquettaire, aspirine, statine,…).
Ces dernières sont des médicaments utilisés pour baisser le taux de cholestérol. Comment réagira Némo face à ce changement drastique de vie fait de légumes cuits à la vapeur, de balades en forêt et de médicaments en tout genre ?
AVIS D’EXPERT
Entretien auprès du Professeur Zoltan Pataky, Médecin-responsable de l’unité d’éducation thérapeutique du patient aux HUG.
Voilà trois qualités essentielles que tout médecin devrait avoir pour construire une relation de confiance sur le long terme avec son patient : Écoute active, empathie et respect.
Annoncer une mauvaise nouvelle à un patient n’est pas facile. D’après votre expérience, quelle approche conseillez-vous ?
Il n’est jamais facile d’annoncer un mauvais diagnostic. La première règle est de ne pas faire peur au patient et d’essayer de comprendre ce qu’il sait déjà de son état de santé pour pouvoir ensuite, progressivement, lui annoncer clairement la nouvelle.
La deuxième règle est de prendre son temps et d’accueillir le patient dans une atmosphère de respect et de confiance. Enfin, il faut toujours écouter de manière active et adapter son langage au patient.
Comment vous assurez-vous que le patient respecte son traitement ?
L’adhérence thérapeutique c’est-à-dire la persistance qui définit la durée pendant laquelle le patient continue à prendre son traitement est un véritable problème pour les médecins.
On estime en effet que 20 à 50% des patients chroniques ne prennent pas, ou de manière incomplète, leur traitement. Il faut donc essayer de comprendre les raisons qui empêchent le patient de se soigner correctement en le voyant lors de consultations régulières.
Quelle est la base d’une bonne relation entre un médecin et son patient ?
Il ne faut jamais oublier que même si les médecins sont des experts, le patient est le seul à vivre avec sa maladie au quotidien. Cette expérience doit être valorisée et le patient devrait être félicité pour tout ce qu’il entreprend de positif dans la gestion de sa maladie. Il faut donc une écoute active, du respect, de l’empathie et instaurer une relation basée sur la confiance et le long terme.
Retrouvez le premier chapitre de l’histoire de Némo ici :

![]()
